Über Long COVID
Hier finden Sie Informationen zum Long COVID-Syndrom auf einen Blick. Wir haben relevantes Wissen über Symptome, Verlauf und Behandlungsansätze bei Long und Post COVID für Sie zusammengefasst. Eine gute Anlaufstelle für Informationen ist auch die Long-COVID-Initiative des Bundesministeriums für Gesundheit (https://www.bmg-longcovid.de/).
Inhalt im Überblick
Was ist Long COVID, was ist Post COVID?
Von Long COVID spricht man, wenn Betroffene länger als 4 Wochen nach einer akuten SARS-CoV-2-Infektion an körperlichen oder geistigen Beschwerden leiden. Hierbei können mehrere Organe von Langzeitfolgen betroffen sein, sodass unterschiedliche Symptome gleichzeitig oder nacheinander auftreten können.
Sollten die Beschwerden – ohne andere medizinische Erklärung – über 3 Monate fortbestehen und mindestens 2 Monate anhalten, wird dies als Post COVID-Syndrom bezeichnet.
Definition von Post COVID laut Weltgesundheitsorganisation (WHO)
„Ein Post-COVID-19-Zustand tritt bei Individuen mit wahrscheinlicher oder gesicherter SARS-CoV-2 Infektion auf, gewöhnlich drei Monate nach Beginn von COVID-19 mit Symptomen, die mindestens zwei Monate anhalten und nicht durch alternative Diagnosen erklärbar sind. Häufige Symptome schließen Fatigue, Kurzatmigkeit, kognitive Dysfunktionen, aber auch andere ein, die gewöhnlich einen Einfluss auf Alltagsfunktionen haben. Symptome können neu auftreten, nach einer anfänglichen Erholung einer akuten COVID-19 Episode, oder seit der anfänglichen Erkrankung persistieren. Symptome können auch fluktuieren oder über die Zeit wieder auftreten. Für Kinder kann eine gesonderte Definition gelten.“
Häufigkeit von Long COVID oder Post COVID
Wie viele Menschen genau vom Long COVID-Syndrom betroffen sind, lässt sich derzeit nicht sicher sagen. Dies liegt unter anderem an kaum vergleichbaren Studien und uneinheitlichen Definitionen.
Internationale Forschungsstudien kommen zu unterschiedlichen Ergebnissen: Wissenschaftler*innen in Deutschland gehen davon aus, dass rund 6 bis 15 Prozent nach einer Coronainfektion an Long COVID erkranken.
Schätzungen der WHO und dem Institute for Health Metrics and Evaluation in Seattle gehen indes im europäischen Raum von 3 Prozent aus. Dies entspricht jedem dreißigsten Europäer:in innerhalb der letzten drei Pandemiejahre1 und deckt sich mit Gesundheitsdaten aus Großbritannien.
Zusammenfassend lässt sich sagen, dass weltweit eine bedeutende Anzahl an Betroffenen im Nachgang einer Corona-Infektion an den vielfältigen Symptomen des Long COVID-Syndroms leiden.
Ursachen und Risiken
Wie und warum Long COVID entsteht, ist noch nicht abschließend geklärt. Forscher*innen diskutieren derzeit mehrere Theorien und Erklärungsansätze. Zu diesen zählen etwa
- Autoimmunreaktionen
- das Verbleiben von SARS-CoV-2-Viren im Körper
- die Reaktivierung „schlummernder“ Viren wie Herpesviren, zu denen auch das Epstein-Barr-Virus zählt
- langanhaltende Endzündungen in verschiedenen Organsystemen
- Schäden an Gefäßinnenwänden und kleinste Blutgerinnsel
Wer ist besonders gefährdet?
Verlässliche Aussagen zu Risikofaktoren gibt es nicht, allerdings zeigten zahlreiche internationale Studien, dass etwa das Alter, das Geschlecht und bestimmte Vorerkrankungen (etwa Asthma oder Diabetes) ebenso wie die Schwere des akuten COVID-19-Verlaufs das Risiko für Long COVID beeinflussen. So erkranken
- Frauen
- ältere und vorerkrankte Personen
- Menschen mit schwerem akutem COVID-19-Verlauf (in der Regel verbunden mit einem längeren Krankenhausaufenthalt)
- langanhaltende Entzündungen in verschiedenen Organsystemen
- Personen mit Übergewicht
häufiger an Long oder Post COVID. Zweifach geimpfte Personen zeigen ein geringeres Risiko für Long-COVID als Ungeimpfte. Auch Jahre nach der Pandemie besteht eine Gefahr, an Corona und folglich an Long COVID zu erkranken. Im Vergleich zu frühen Virusvarianten scheint diese bei der aktuell vorherrschenden Omikron-Variante jedoch tendenziell geringer zu sein.
Weitere nützliche Informationen
Symptome und Diagnose
Long COVID hat viele Gesichter: langanhaltende Symptome nach COVID-19
Zu den häufigsten Beschwerden zählen gemäß der Weltgesundheitsorganisation (WHO) Erschöpfung (Fatigue), Kurzatmigkeit und Gedächtnisprobleme. Symptome können jedoch den ganzen Körper sowie die Psyche betreffen und sowohl einzeln als auch kombiniert oder nacheinander auftreten.
In Studienergebnissen zeigten sich unterschiedliche langanhaltende Symptome nach einer COVID-19-Erkrankung:
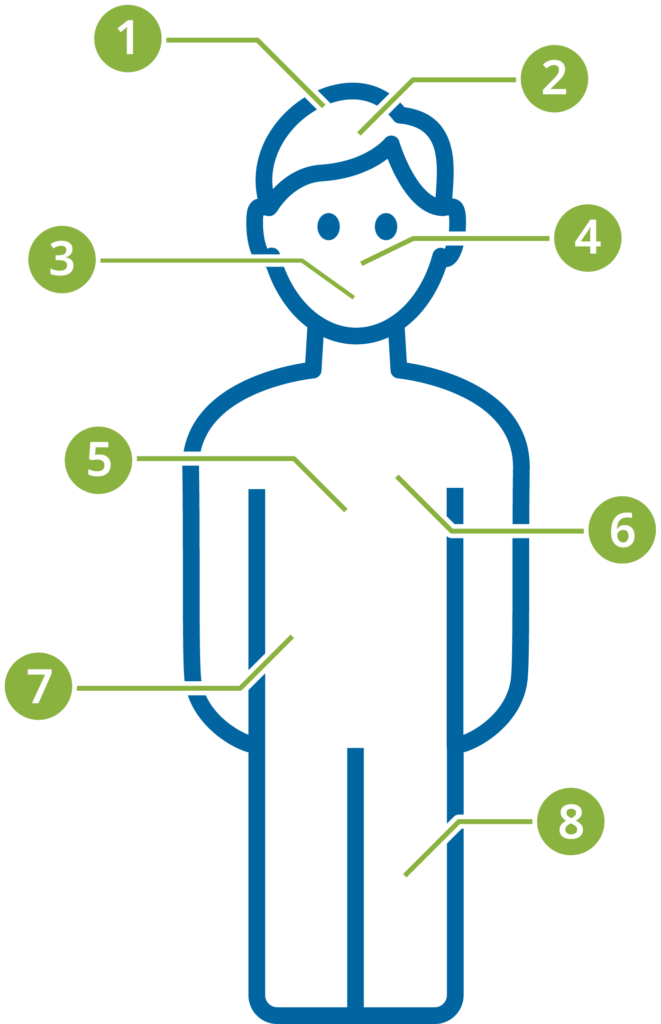
- Erschöpfung (Fatigue), schwere Erschöpfung mit Belastungsintoleranz, Schlafstörungen
- Kognitive (geistige) Beschwerden wie Konzentrationsstörungen, Gedächtnisprobleme, Brainfog („Gehirnnebel“), Wortfindungsstörungen und Kopfschmerzen
- Anhaltende Atem-Beschwerden wie Kurzatmigkeit und andauernder Husten
- Geschmacksverlust und Riechstörungen
- Rückenschmerzen
- Herz-/Kreislaufprobleme (hierzu zählen auch Brustschmerzen, Bluthochdruck, Schwindel, Herzmuskelentzündung, Herzrhythmusstörungen) und Herzrasen
- Gürtelrose und Hautausschlag
- Muskelschmerzen, Muskelschwäche und Muskelzucken
Darüber hinaus berichten Betroffene nicht selten von Gelenkschmerzen, Gürtelrose und Hautausschlag sowie Haarausfall. In einer internationalen Studie mit fast 3800 Teilnehmenden identifizierten Forschende über 200 Symptome in 10 Organsystemen.
Diagnose von Long COVID: An wen wende ich mich?
Die hausärztliche Praxis ist Ihre erste und zentrale Anlaufstelle, wenn Sie den Verdacht haben, an Long COVID oder einem Post-Vac-Syndrom erkrankt zu sein. Bei Ihrem Hausarzt oder Ihrer Hausärztin wird die gesamte Diagnose koordiniert.
Dies hat im Dezember 2023 der Gemeinsame Bundesausschuss (G-BA) mit einer neuen Richtlinie beschlossen, um Betroffenen eine langwierige Ärzte-Odyssee zu ersparen. Je nach Schwere und Komplexität werden Sie als Betroffene*r gemäß einem abgestuften Versorgungspfad an Facharztpraxen oder Spezialambulanzen weiter überwiesen.
Generell ist es für Ärzt*innen meist schwierig zu beurteilen, ob Patient*innen sicher von Long COVID oder einem Post-Vac-Syndrom betroffen sind. Viele der Symptome können auch auf andere Erkrankungen zurückzuführen sein. Und Laboruntersuchungen bleiben häufig unauffällig.
Therapie
Behandlungen zur Linderung der Symptome
Derzeit gibt es keine gesicherte medikamentöse Behandlungsmöglichkeit zur vollständigen Heilung des Long COVID-Syndroms. Schon das breite Spektrum individueller Beschwerden erklärt, weshalb die Entwicklung eines Medikamentes so herausfordernd ist.
Dennoch können Ihre Beschwerden mithilfe symptomorientierter Behandlungen gelindert werden. Eine Vielzahl bundesweiter Kliniken und Ambulanzen hat sich auf Long COVID-Therapien spezialisiert.
Rund um den Globus forschen Wissenschaftler*innen in kontrollierten, klinischen Studien an medikamentösen und therapeutischen Verfahren – mit ersten richtungsweisenden Behandlungserfolgen. Diese werden jedoch noch nicht in der Praxis angewandt.
Nähere Informationen zum Stand der Behandlungsmöglichkeiten finden Sie in der Leitlinie AWMF S1-Leitlinie Long/Post-COVID.
Spezial-Kliniken bei Long COVID
Das Bundesministerium für Gesundheit veröffentlicht eine Liste mit Kliniken, die sich auf die Diagnostik und Behandlung von Long COVID spezialisiert haben.
Bitte beachten Sie, sich bei Verdacht auf Long COVID zuerst an Ihre Hausärztin oder an Ihren Hausarzt zu wenden.
Rehabilitation und „Pacing“ zeigen positive Effekte bei Long COVID
Erfreulich sind Studienergebnisse aus der Rehabilitation. Sie zeigen, dass Sie durch individuelle Rehamaßnahmen regenerieren und ihre Lebensqualität verbessern können. Je nach persönlichem Symptomschwerpunkt kommen entsprechende Rehabilitationsmaßnahmen infrage. Die wichtigsten Symptomfelder für Rehabilitation sind:
- Kognitive Beeinträchtigungen
- Atemwegsbeschwerden (Pneumologie)
- Herz-Kreislauf-Beschwerden (Kardiologie)
- Erschöpfung (Fatigue)
Auch das sogenannte „Pacing“ gilt als eine sehr wirkungsvolle Methode, um den eigenen Energiehaushalt bei starken Erschöpfungszuständen besser zu regulieren. Mehr zum Thema Pacing finden Sie hier.
Weitere nützliche Informationen
Verlauf und Prognose
Long COVID zeigt sich nicht immer auf den ersten Blick: Während die Beschwerden einerseits durchgehend über Wochen oder Monate nach COVID-19 bestehen bleiben können, kehren sie bei anderen Betroffenen nach einer vorläufigen Genesung unerwartet nach mehreren Wochen zurück und/oder schwanken dabei in ihrer Ausprägung. In der Praxis zeigen sich damit 3 Verlaufsvarianten:
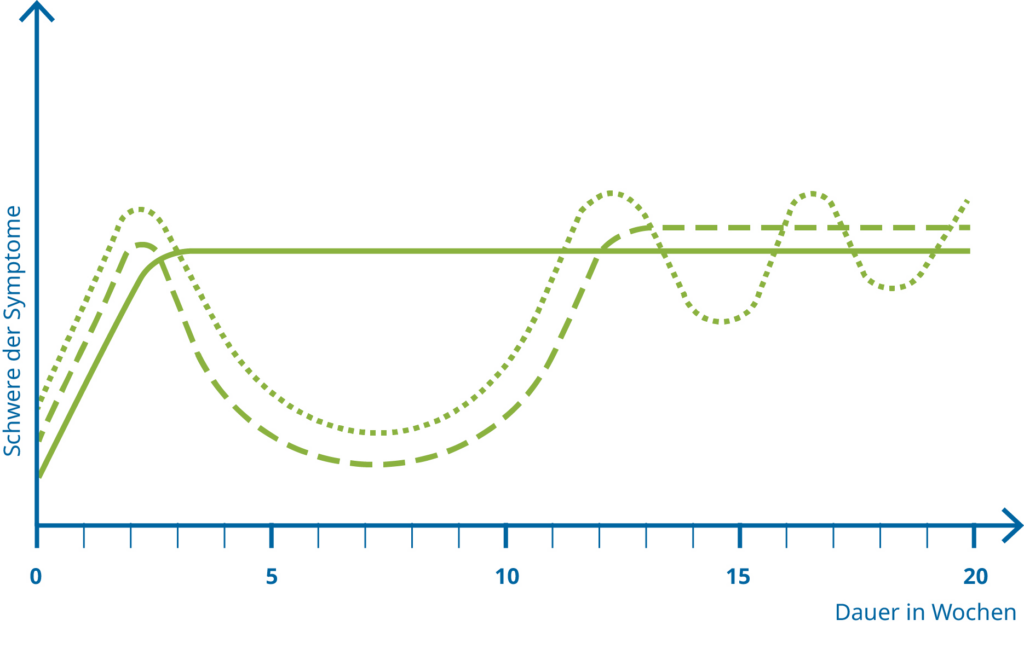

Variante 1:
Auch wenn das SARS-CoV-2-Virus nicht mehr nachweisbar ist, bleiben Symptome über Wochen oder Monate (Post COVID) bestehen.

Variante 2:
Nach einer vorläufigen Genesung und Beschwerdefreiheit kehren Symptome nach mehreren Wochen dauerhaft und durchgängig zurück.

Variante 3:
Die Symptome kehren, wie in Variante 2, nach Wochen zurück, aber sind mal mehr und mal weniger stark ausgeprägt.
Quelle: https://www.stiftung-gesundheitswissen.de/wissen/long-covid/hintergrund
In besonders schweren Verlaufsfällen wird eine Myalgische Enzephalomyelitis / das Chronische Fatigue-Syndrom (ME/FCS) diagnostiziert. Bei dieser schweren neurologischen Erkrankung ist die Lebensqualität der Betroffenen oft stark eingeschränkt. Aktivitäten sind nur sehr mühsam und mit langen Erholungspausen möglich. Einer regelmäßigen Arbeit nachzugehen, ist für die meisten nicht mehr möglich. Mehr Informationen zu ME/CFS finden Sie hier.
Weiterführende Information
- AWMF S1-Leitlinie Long/ Post-COVID: https://register.awmf.org/assets/guidelines/020-027l_S1_Long-Post-Covid_2024-06_1.pdf
- Long COVID-Richtlinie des Gemeinsamen Bundesausschuss: https://www.g-ba.de/downloads/39-261-6374/2023-12-21_LongCOV-RL_Erstfassung.pdf
- Pacing: https://www.mecfs.de/was-ist-me-cfs/pacing/
- WHO: https://www.who.int/europe/de/emergencies/overview/27-06-2023-statement—36-million-people-across-the-european-region-may-have-developed-long-covid-over-the-first-3-years-of-the-pandemic
Diesen Beitrag teilen:
Über Telegram teilen
Auf X (Twitter) teilen
Auf WhatsApp teilen
Auf LinkedIn teilen
Per E-Mail teilen
Vielleicht interessiert Sie auch
zuletzt geändert: